胶质母细胞瘤(Glioblastoma, GBM)是胶质瘤中极具侵袭性的一种亚型,因其极差的预后和对化疗药物的严重耐药性而对患者构成严重危害。因此,深入解析GBM的耐药机制并寻找有效的治疗策略,是临床上面临的紧迫挑战。尽管细胞程序性坏死(坏死性凋亡)被认为与GBM进展有关,但其在GBM中的功能机制和生物学意义仍未完全阐明。
2025年12月,复旦大学生命科学学院李继喜教授团队在《Cell Death & Disease》杂志在线发表了题为《Necroptotic signaling orchestrates glioblastoma malignancy and potentiates temozolomide response》的研究论文。本研究通过TCGA等大型数据库的生物信息学分析,结合收集的临床胶质瘤样本进行验证,发现程序性坏死通路中关键蛋白RIPK1和MLKL的表达水平在高级别胶质瘤中显著升高,且与IDH野生型、1p/19q非共缺失等不良分子亚型密切相关,是预测患者不良预后的独立风险因子,首次确立了程序性坏死与胶质瘤恶性程度的强关联。

本研究通过实验证明了RIPK1可以驱动肿瘤细胞增殖、迁移和侵袭;遗传学敲除RIPK1可诱导细胞周期阻滞,并在皮下异种移植模型中抑制肿瘤生长。值得注意的是,RIPK1的这一促癌功能独立于其经典的程序性坏死激酶活性,其激酶抑制剂并不能限制GBM细胞扩增。基于此,本研究创新性地提出联合治疗新策略,发现能够诱导程序性坏死的化合物ZZW115和香茅醇,与一线化疗药物替莫唑胺(Temozolomide, TMZ)表现出显著的协同效应,可在小鼠原位胶质瘤模型中增强胶质瘤细胞死亡并提高肿瘤清除率。该研究不仅确立了RIPK1是胶质瘤恶性进展的关键驱动因子,并强调了激活程序性坏死以增强TMZ疗效的治疗潜力。
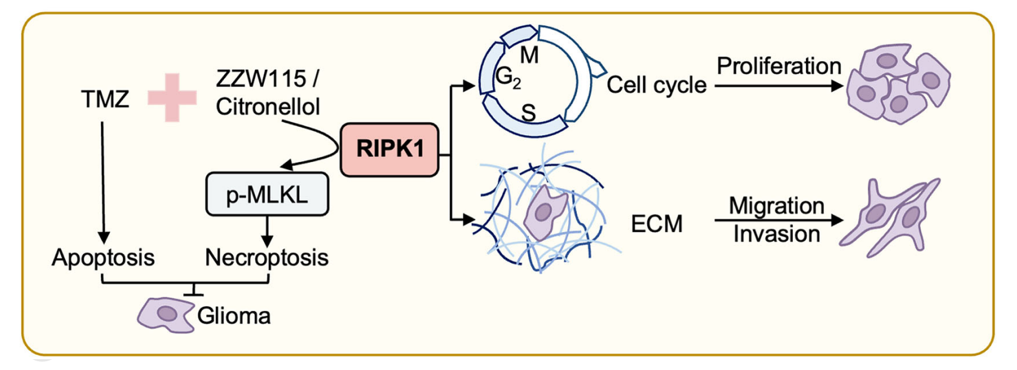
图1. RIPK1驱动胶质瘤恶性进展机制模式图
综合本研究,我们确认了RIPK1与MLKL是胶质瘤进展的关键驱动因子和预后生物标志物。它们通过不依赖激酶活性的方式调控细胞周期并介导侵袭,从而促进了胶质瘤的恶性进展及治疗抵抗。因此,靶向坏死性凋亡通路可能为治疗这一毁灭性疾病开辟新途径,并为未来的治疗策略奠定基础。
复旦大学生命科学学院李媛媛博士、博士生邱雨欣和高文青博士为本文共同一作,李继喜教授、温州医科大学附属第一医院苏志鹏主任和海军军医大学长征医院侯立军教授为论文共同通讯作者。澳大利亚昆士兰科技大学Adi Idris教授对本项工作给予了大力支持。该项工作得到了国家自然科学基金委、上海市科委等项目资助。
文章链接:https://www.nature.com/articles/s41419-025-08377-3

